
A papilloma egy jóindulatú bőrneoplazma, amelynek megkülönböztető jellemzője a kötőszövet papillalapja, amelyet felül hám borít. A papillómák az embereknél a test különböző területein (a bőrön, a nyálkahártyákon, a belső szervekben és más lokalizációkban) és az állatok többségében megjelennek.
A papillómák átmeneti vagy laphámból híg sűrű képződményekké alakulnak ki az úgynevezett száron. E képződmények mérete általában 1-2 centiméter átmérőjű, külső felületük fehér vagy piszkosbarna. Néha a papillómák különböző irányokban nőnek, és olyanok lesznek, mint a karfiol vagy a kakas fésűje.
A papillómákat kozmetikai hatás érdekében eltávolítják, ha a test látható területein - a nyakon, a karokon, az arcon - fordulnak elő, azonban ha a nyálkahártya számos területén, például a gégén fordulnak elő, átjárhatósági rendellenességeket lehet kiváltani, amelyek veszélyeztetik a beteg életét. A gége esetében a papilloma elzárhatja a légutakat, problémákat okozva a hanggal vagy a normális légzés képtelenségével, a hólyag esetében a papillómák hematuria-t provokálnak. Ha több papilloma képződik a testen, akkor ez a papillomatosis kezdetét jelzi.
Papillómák etiológiája
A papillómák előfordulását javarészt vírusfertőzés - humán papillomavírus (HPV) - provokálja, bár néha a papillómák veleszületetten vagy gyulladásos betegségek szövődményeként is előfordulhatnak.
Amikor a HPV bejut az emberi testbe, aktivitása általában hosszú idő után kezd megnyilvánulni. Gyakran néhány provokáló tényező hozzájárul a papillomavírus aktiválásához, amelynek következtében a bőrön vagy a nyálkahártyákon lágy neoplazmák kezdenek megjelenni. A papillómákat provokáló fő tényezők, a szakértők közé tartozik a stressz, az immunitás csökkenése, a kezelés miatt a test gyengülése, a szervezet vitaminhiánya, a bőr sérülése.
Alapvetően az emberek szexuálisan fertőzöttek a papillomavírussal, azonban lehetségesek olyan házi fertőzések is, amelyeknél nagyon alacsony az immunitás vagy a test sérült bőrterületei vannak, amelyek érintkezésbe kerülhetnek HPV-hordozóval. A papillómák megjelenése a meglévő vírus aktiválódását jelzi, amely a nők és a férfiak számára egyaránt lehetséges. A csecsemő megfertőződhet ezzel a vírussal, miközben áthalad a fertőzött anya születési csatornáján.
A HPV-megnyilvánulások osztályozása
A nyálkahártyákat és a bőrt megfertőző emberi papillómavírus a következő formákba sorolható:
- a rutinvizsgálat során kimutatható klinikai forma: genitális, papuláris és papilláris szemölcsök, exofita szemölcsök, valamint nőknél a méhnyakgyulladás és a nyaki erózió;
- szubklinikai forma, amelyben a képződményeknek nincsenek tünetei, nem láthatók, és csak az endoszkópia során észlelhetők: invertáló képződmények (a nyálkahártya belseje felé nőnek), lapos szemölcsök, valamint condylomák a nyaki csatornában;
- látens forma, amelyet klinika hiánya jellemez, és amelyet kizárólag az elemzések eredményei mutatnak ki;
- női forma vagy nyaki forma, méhnyakrák vagy különböző stádiumú dysplasia kifejezve.
Amikor a nők nemi érintkezés eredményeként erősen onkogén HPV-vel fertőződnek meg, a nyaki csatornában a rosszindulatú daganatok valószínűsége jelentősen megnő. Ha más típusú vírussal fertőzött, az onkológia valószínűsége nem olyan magas, azonban a végbélben vagy a szájüregben rákos daganat fordulhat elő. A férfiaknál a HPV miatti rák valószínűsége fennáll a végbélnyílásban, a péniszben és a végbélben.
Papillómák típusai és formái
Nagyon fontos a testen megjelenő papillómák helyes azonosítása. Típusuk közvetlenül függ a keletkező vírus törzsétől, amely az emberi testbe kerülve hozzájárul a bőr túlzott sejtosztódásának folyamatához, ami papillómákat eredményez.
AHPV törzsek lehetnek onkogének és nem onkogének. Sokkal több nem onkogén fajtája van, és általában nem hoznak semmit a betegnek, kivéve a külső esztétikai kényelmetlenséget.
Egy ilyen megnyilvánulás könnyen eltávolítható, ezáltal megoldva a problémát. Ha azonban a nyálkahártyák területén neoplazmák merülnek fel, ez komoly kóros folyamatokra utal. Az ilyen diszlokáció azt jelenti, hogy egy személy megfertőződött onkogén HPV törzzsel, ezért rendkívül szükséges a komplex vírusellenes terápia. A különböző típusú papillómák megkülönböztetéséhez elegendő egyszerűen összehasonlítani őket egymással, és azonosítani az egyik vagy másik alfaj megkülönböztető jegyeit.
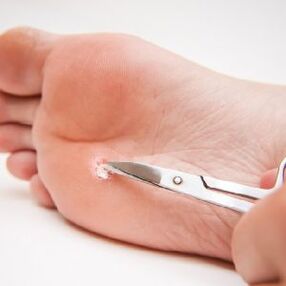
Egyszerű szemölcsök
Az egyszerű papillómák vagy szemölcsök a papillomavírus leggyakoribb típusa, amelyet egyszerre több törzs okoz. Ezeket a HPV-törzseket nemcsak szexuálisan, hanem érintkezés és mindennapi élet útján is továbbítják, ami statisztikákhoz vezet, amelyek szerint a világ lakosságának 30% -a találkozott ilyen HPV-vel életében legalább egyszer.
Az egyszerű papillómák vagy a vulgáris (gyakori) szemölcsök gyakrabban lokalizálódnak a felső végtagok más helyein, nevezetesen a kezeken, de néha előfordulhatnak a testen, a talpon és a lábakon, a tenyéren, az ujjakon is. Különlegességük, hogy az ilyen szemölcsök a sérült bőrű helyeken jelennek meg a helyi immunitás csökkenése miatt. Ilyen papillómák fordulnak elő a talp vagy a tenyér területén a rossz minőségű háztartási vegyszerekkel való érintkezés, a bőséges izzadás, a bőr különféle károsodása, dermatitis miatt.
A vulgáris szemölcs külsőleg úgy néz ki, mint a bőr elején néhány milliméter átmérőjű papilláris neoplazma a betegség kezdetekor. Ebben az esetben a szemölcs feje homogén és puha szerkezetű, és a bőr felszíne fölé emelkedik. Rosszul pigmentált, gyökere mélyen a bőrbe kerül, ahol táplálékot kap az erektől. Az ilyen táplálkozás eredményeként a szemölcsök fokozatosan növekednek, miközben nemcsak a méretük változik, hanem a pigmentáció mértéke is. Ezenkívül a haj gyakran növekszik az ilyen papillómák közepén, ami a norma változata, és nem utal rosszindulatú daganatra.
Lapos papillómák
Az ilyen bőrnövekedések kis sárgás, lapos plakkoknak tűnnek, amelyek kissé a bőr felszíne fölé emelkednek. Szerkezetük sűrű, mély szubkután gyökérrel, amit a szemölcs megnyomásakor vagy a mindennapi életben megsérült gyakori fájdalom bizonyít. Az ilyen papillómák lokalizációja leggyakrabban az arc és a kéz. Néha előfordulhatnak nőknél a végbélnyílásban vagy a nagyajkakon, férfiaknál pedig a herezacskóban. Az aktív vérellátás miatt aktív emelkedő tendenciájuk van.
A lapos papillómák fő jellemzője a kezelésük nehézsége. Ezen daganatok műtéti kezelése után a hegek és hegek általában a helyükön maradnak.
Nemi szemölcsök
A genitális szemölcsök az ágyék területén vagy a nyálkahártyákban fordulnak elő. Kívülről ezek 2-3 mm átmérőjű vékony papilláris neoplazmák. Az ilyen condylomák gyorsan növekednek, nagy bőrnövekedést képeznek egy kis papillából, amely hasonlít egy karfiolra vagy egy kakasra.
A genitális szemölcsök fő veszélye a magas fertőzésveszély, a hüvelyi neoplazmák gyulladása vagy nőknél a kisajkak. Könnyen megsérülhetnek, ezután a fertőzés nagy sebességgel behatol a testbe. Emellett a genitális szemölcsökkel kapcsolatos nagy probléma a megismétlődés magas kockázata, amely még az antivirális kezelés alkalmazásával és a neoplazmák eltávolításával sem csökken. A vírus több törzse nemi szemölcsöket okozhat, amelyek közül néhány a nőkre nézve veszélyes lehet a rosszindulatú folyamat szempontjából.
Filiform papillómák
Menetes papillómák vékony szárral, amelynek tetejét a neoplazma feje koronázza meg. Különleges megjelenésük miatt nagyon nehéz összetéveszteni más fajokkal, ezért a rostos papillómák fotójának megtekintésével megkülönböztethetők más fajtáktól.
Az ilyen daganatok 45 éves koruk után fordulnak elő leggyakrabban azokon a területeken, ahol a vékony bőr dominál - a mellkason, a hónaljon, a nyakon. Az ilyen daganatok méretének növekedése további megnyúlásuk. A fonalas papillómák feje általában sárgás vagy rózsaszínű, a pigmentáció nem fejeződik ki, leggyakrabban nagyon gyenge.
Belső anyajegyek
Bármely neoplazma az ember belső szerveinek felszínén a belső anyajegyek alcsoportjába sorolható. Ezek intragasztrikus condylomák, papillómák a végbélben, neoplazmák a torokban és a szájban, neoplazmák a hólyag falain. Ezeknek a papillómáknak megkülönböztető jellemzője a felismerés lehetetlensége a megfelelő orvosi eljárások és diagnosztika nélkül. A betegség azonban különleges tünetekkel gyanítható. Az ilyen daganatok veszélyét minden esetben azonosítják.
Ha a hólyagban vannak papillómák, idővel vérzés vagy rák alakulhat ki.
Ha a papilloma a gégében helyezkedik el, ez segít a légzés blokkolásában és zavarja az illető beszédfunkcióit.
Lewandowski-Lutz papillómák
A Warty epidermodysplasia vagy a Lewandowski-Lutz papilloma nagyon ritka kórkép, amely főleg csak gyermekeket vagy serdülőket érint. Előfordul, hogy egy ilyen betegség öröklődhet és terjedhet egy családban.
A betegség klinikai képe számos vörös-barna foltos szemölcs formájában nyilvánul meg a láb és a kéz területén. A patológia egyik jellemzője, hogy amikor a papillómák az ultraibolya sugárzásnak kitett testrészeken helyezkednek el, akkor az esetek harmadában rosszindulatú daganatokba születnek és a szomszédos szövetek területére nőnek.

Papilloma lokalizációs helyek
A fonalas, vulgáris vagy hegyes papillómák, valamint a condylomák a leggyakoribbak az orvosok gyakorlatában. A fonalas szemölcsök lokalizációjának helye az arc, a vulgárisak gyakrabban a láb vagy a kéz területén helyezkednek el, a condylomák pedig kizárólag a nyálkahártyákon vannak (férfiaknál a pénisz fején és a húgycsőben, a nőknél a kisajkak és a hüvely területén), de előfordul, hogy bármelyikezekből a szemölcsökből maguknak szokatlan helyen fordulhatnak elő.
Az ilyen papillómákat modern körülmények között nem nehéz eltávolítani, de a veszély az a tény, hogy az immunitás csökkenésével új papillómák jelenhetnek meg, ami súlyosabb egészségügyi következményekkel jár, például a nemi szemölcsök későbbi előfordulása tele van a méhnyakrák kialakulásával a nőknélméh. A talpi szemölcsök leggyakrabban durva talpon és lábujjakon fordulnak elő. Előfordulhat, hogy a hüvelykujján tüske alakulhat ki a terület bőrének súlyos károsodása után.
Általában a papillomatosis a patológia általánosított formája, amelyben a neoplazmák az egész emberi testben kialakulnak. Ezeknek a növekedéseknek jellegzetes megjelenésük van, ezért a betegség megnyilvánulásait egyszer látva már nem keverhető össze más betegségekkel.
HPV tünetei
Az emberi testben a papillomavírus leggyakoribb tünete a papillómák megjelenése a bőrön.
A tünetek többi része közvetlenül függ a betegség helyétől és típusától. A fenti jelektől függően a HPV tünetei a következők lehetnek:
- A genitális szemölcsök a nemi szervek, a száj, a gége, a végbél nyálkahártyáján és a gyomor belső felületén fordulnak elő. A patológia kezdetének tünetei a nemi szervek területén viszketés és kellemetlen szag. Ha az ilyen tünetek zavarni kezdenek, semmiképpen sem szabad figyelmen kívül hagyni őket, mivel előfordulásának oka gyakran onkogén természetű lehet.
- Intraductalis papillómák az emlőmirigyek csatornáinak területén, amelyek jelei a vörösség a mellbimbó területén, enyhe viszketés és égés. Továbbá, ha egy ilyen papillómával megnyomja a mellbimbót, akkor egy ichor vagy zöld váladék kezd szivárogni belőle. Az intraductalis papilloma veszélye annak fokozatos és lehetséges degenerációja emlőrákká.
- A talpi szemölcsök aktív kalluszokban fejeződnek ki a talp területén, amelyek járáskor vagy nyomáskor éles formában fájdalmat okoznak.
- A gége területén lévő papillómák kezdetben semmiféle specifikus tünettel nem fejeződnek ki, de fokozatosan ez a patológia az ember hangjának megváltozásához, a torokban kómás érzéshez és a légzési funkciók károsodásához vezet. Ezenkívül a beteg nyelési nehézségeket tapasztal.
- A serdülők lapos szemölcsei leggyakrabban a kezek külső oldalainak és az arc alsó részének területén fordulnak elő. A tünetek nagyon homályosak, és leggyakrabban a neoplazmák enyhe, ritka viszketésében fejeződnek ki.
Patogenezis
Az emberi testben HPV jelenlétében leggyakrabban arra lehet következtetni, hogy az immunrendszer csökkent. A vírusok a testbe kerülve megkezdik a bazális hámréteg fertőzésének folyamatát, ami a fő elfogultságot eredményezi a lapos rétegződő hámból a henger alakú átmenet területének befolyásolásában. A fertőzött sejtekben a vírus 2 formája létezhet - epizomális (a sejt kromoszómáin kívül) jóindulatú és introszomális (a sejtgenomokba integrálva), rosszindulatú parazita jellegű.
A papillomavírus inkubációs periódusa változhat a vírus testbe jutásának pillanatától kezdve a betegség első megnyilvánulásáig 14 naptól pár évig terjedő időszakon belül. Az emberi papillomavírus-fertőzés jellege általában látens, azaz rejtett. Ugyanakkor az emberi testben egyszerre többféle patológia telepedhet meg, és bizonyos tényezők hatására mindegyik egyidejűleg az aktív szaporodás révén megnyilvánulhat. Ebben az esetben a betegség olyan szakasza következik be, amelynél a klinikai megnyilvánulásokat kezdik azonosítani.
Nagyon gyakran (az összes HPV-fertőzés 90% -áig) az emberi test 6-12 hónapig gyógyul ebből a patológiából, de a fennmaradó esetek 10% -ában a betegség hosszú lefolyással, visszaesésekkel és a folyamat rosszindulatúságának lehetőségével krónikussá válhat.
Betegségdiagnosztika
Papillómák ultrahangja
A papillómák diagnosztizálásakor az ultrahangot nem fő kutatási, hanem kiegészítő módszerként alkalmazzák, megerősítve az állítólagos diagnózis helyességét. Alapvetően ultrahanggal diagnosztizálják a belső szervekben lévő papillómákat, amikor rosszindulatú átalakulásukról van szó.
Az ultrahangot az instrumentális ellenőrzési technikák között alkalmazzák az intraductalis papilloma diagnosztizálására.
Az ultrahangvizsgálat elvégzése ebben az esetben nem teszi lehetővé a szakember számára az emlőmirigyek csatornáinak vizsgálatát, ugyanakkor segít megkülönböztetni az intraductalis papillómát a feltételezett emlőrákhoz viszonyítva, lehetővé teszi a galaktorrhoea kizárását prolaktinómában. Ezenkívül az ultrahang segíthet kimutatni a hólyag papillómájával járó daganatok előfordulását. Azonban az ultrahang ebben az esetben csak akkor hatékony, ha a neoplazmák átmérője meghaladja az 1 centimétert.

PCR diagnosztika a diagnózis felállításakor
A kérdéses betegség diagnosztizálását orvosok, bőrgyógyász és venereológus végzik. Mivel a vírus típusainak száma változatos, fontos pontosan meghatározni, hogy a beteg melyik fajtával fertőzött, és hogy ez a törzs onkogén jellegű-e. Vizuálisan csak a klasszikus genitális szemölcsök esetében lehet pontos diagnózist felállítani, ezért ha a HPV fertőzés gyanúja merül fel, a szakemberek mindig PCR kaparást alkalmaznak.
Apolimeráz láncreakció (PCR) nemcsak arra hívja fel a kutatókat, hogy meghatározzák a HPV jelenlétét a testben, hanem demonstrálják annak típusát, onkogenitását és a vírusok számát a diagnózis idején. Ez nagyon fontos a diagnosztika szempontjából, mivel ha van információ a vírus százalékos arányáról a szervezetben, akkor meg lehet határozni a fertőzés hozzávetőleges dátumát és létrehozni a beteg kapcsolattartóit az etiotrop terápia elvégzése érdekében.
A PCR diagnosztika eredményei alapján meg lehet határozni a fertőzés krónikus lefolyását vagy annak egyszeri kitörését az immunitás csökkenése miatt. Ez az információ lehetőséget ad a szakembernek arra, hogy egy adott esetnek megfelelő terápiát írjon fel. A PCR diagnosztikát általában szűrés formájában hajtják végre. Ha a vírus jelenléte a szervezetben beigazolódik, a beteget más technikák alkalmazásával továbbra is vizsgálják.
HPV biopszia
A biopszia az orvostudományban azt az eljárást jelenti, amely során az emberi szövetből mintákat vesznek a későbbi vizsgálatokhoz speciális festékekkel történő festéssel. A biopszia nagyon gyakori a rák, valamint a HPV gyanúja esetén. A papillomavírus-kezelés előestéjén az orvosoknak ki kell zárniuk a neoplazmák onkológiai jellegét.
Abiopszia egy nagyon pontos diagnosztikai technika, amely HPV gyanúja esetén citológiai vagy szövettani vizsgálatokban kifejezhető.
A citológiai vizsgálat a testsejtek vizsgálata mikroszkóp alatt, amelynek célja, hogy bemutassa a szakembereknek azokat a változásokat, amelyeket egy vírusfertőzés okozott ezekben a sejtekben. A méhnyakrák megelőzésére és korai felismerésére ebből a szervből sejteket vesznek le egy nőnél. Ha onkogén HPV-típusokat észlelnek a nőkben, még külső megnyilvánulások és jelek hiányában is, évente citológiai vizsgálatokat rendelnek hozzájuk, lehetővé téve számukra, hogy időben észrevegyék a nyaki dysplasia jeleit. Az a tény, hogy ennek a szervnek a diszpláziája teljesen gyógyítható, és ha nem kezdi meg a folyamat fejlődését, akkor a méhnyakrák a testben még egy onkogén típusú vírus esetén sem alakul ki.
A HPV pontos diagnosztizálása érdekében szövettani vizsgálatot végeznek, amelynek elemzéséhez nem felületes sejtkaparást vesznek el a pácienstől, hanem egy szövetdarabot, amely lehetővé teszi a sejtrétegek helyes helyének, a szöveti jellemzők és az onkológiai jellemzők azonosítását. Ha szövettani vizsgálatot végeznek oldatok segítségével, a vett szövetmintát dehidratálják és paraffinba ágyazzák, majd mikrotóm segítségével metszeteket készítenek, amelyek lehetővé teszik a 0, 1 milliméter vastagságú rétegek előállítását. Az eltávolított rétegeket speciális festékekkel festjük, hogy a mikroszkópos vizsgálat során feltárják a kóros sejteket, és meghatározzák azok természetét.
Papillomatosis kezelése
A papillomavírus kezelése mindig egyedi séma szerint történik. Ha a diagnózis során vírust észlelnek, de még nincsenek megnyilvánulásai, akkor a betegnek etiotróp citosztatikus terápiát írnak elő, amely több évig hatékonyan „elaltatja” a vírust.
Ha valaki hordozza a HPV-t, akkor rendszeresen át kell esnie a PCR-diagnosztikának, hogy azonosítsa a betegség kialakulásának kezdeti jeleit. Ezenkívül e vírus hordozója köteles gátfogamzásgátlást alkalmazni, hogy ne fertőzze meg a szexuális partnereket.
A papillomavírusok kimutatásakor kötelező a vírusellenes szerek használata a kezelés során. Az immunmoduláló és vitaminkészítmények általában minden HPV-s beteg számára javallt.
Ha a nyálkahártyán vagy a bőrön papillómák jelennek meg, a helytől és a tünetektől függően kriodestrukciót, elektrokoagulációt és a növekedések lézeres eltávolítását kell igénybe venni. Néha a papillómákat modernebb technikával is eltávolítják - rádióhullámok segítségével. A rosszindulatú papilloma jelei esetén azt sebészileg kivágják a növekedés körüli környező egészséges szövetekkel együtt. Fontos tudni azt is, hogy a papilloma eltávolítása nem vezet teljes gyógyuláshoz, mivel a vírus a testben marad és megismétlődhet.
A modern orvostudományban nincsenek gyógyszerek ennek a vírusnak a szervezetből történő teljes eltávolítására, ezért amikor egy ilyen diagnózist észlelnek, még megnyilvánulások hiányában is, egy személynek rendszeresen vizsgálatot kell végeznie a patológia kialakulásának észlelésére.
Mivel a papillomavírus leggyakrabban nemi úton terjed, érdemes a fogamzásgátló gát módszerét előnyben részesíteni, és ha egy nő terhességet tervez, fontos, hogy időben végezzen diagnosztikai intézkedéseket, és terápiát alkalmazzon, amely csökkenti a gyermek fertőzésének valószínűségét ezzel a vírussal.
Betegségmegelőzés
Meg lehet előzni a papillómákat a testen a személyes higiénia alapvető szabályainak betartásával és a sebek időben történő fertőtlenítésével. A mindennapokban elengedhetetlen, hogy minden családtag számára külön törölközőt, fésűt, manikűr-eszközt, cipőt használjon, és az inkonzisztens szexet mindig óvszerrel kell megvédeni. Fontos a közösülés után is, hogy mindig zuhanyozzunk, és kezeljük a bőr és a nyálkahártya érintkezési területeit, mivel a vírus bejutása az emberi testbe eltart egy ideig.
A modern orvostudományban létezik oltás az emberi papillomavírus ellen is. A világ 72 országában már tesztelték, hatékony 16 és 18 HPV altípus ellen, amelyek az összes diagnosztizált eset 90% -ában méhnyakrákot okoznak. Ezenkívül az oltás sikeresen küzd a 6. és 11. altípusú vírusok ellen, amelyek provokálják a nemi szemölcsök kialakulását, amelyeket nehéz kezelni. Ezen vírusok fertőzésének szexuális útja miatt ajánlott az oltást még azelőtt, hogy az ember szexuális tevékenysége megkezdődne. Leggyakrabban a szakemberek azt javasolják, hogy a vakcinát háromszor használják 11-12 éves lányok számára. Az Egészségügyi Világszervezet a fiúk oltását is javasolja, hogy megakadályozzák a HPV keringésének lehetőségét.
Veszélyesek a papillómák?
A papillomavírus az onkológiai patológiák kialakulásának kockázati tényezője. Leggyakrabban ennek a vírusnak a következtében a méhnyakrák, a külső nemi szervek (vulva, glans pénisz) rákja fordul elő. A HPV-fertőzés azonban nem mindig vezet rákhoz. Ennek a vírusnak sok altípusa van, alacsony onkogén mutatóval, például a 6, 11, 42, 43, 44 altípusok, amelyek kondilómákat képeznek, de vannak erősen onkogén altípusok is - 16, 18, 31, 33 -, amelyek lapos szemölcsöket provokálnak. Attól a pillanattól kezdve, hogy a vírus bejut a szervezetbe, egészen a neoplazma rosszindulatúvá történő átalakulásáig, 10-20 évig tarthat.
Ha a testen nagy papillómák vannak, amelyek a mindennapi életben nagyon könnyen károsodhatnak, azokat el kell távolítani.
Ha a testben kimutatott papillomavírust nem kezelik, akkor drámai módon megnő az egyéb fertőzések megfertőződésének kockázata. A párhuzamos fertőző folyamatok folyamán a papillómák a test más részein kezdenek megjelenni, gyengítve az immunrendszert. Kiderül, hogy ördögi kör. Ezenkívül, ha egyes papillómákat nem távolítanak el, azok onkológiai neoplazmákká fajulhatnak, ami azt jelenti, hogy ezt a betegséget teljes komolysággal kell megközelíteni, és soha nem szabad hagyni, hogy a betegség lefolyása lefolyjon.























